Chirurgia vertebrale: ExcelsiusGPS è il nuovo braccio destro dei neurochirurghi
“Le donne sono le più colpite dalle patologie vertebrali” – dichiara Corrado Musso dell’èquipe della Casa di Cura Rizzola che si è dotata di un dispositivo d’avanguardia per la chirurgia vertebrale.
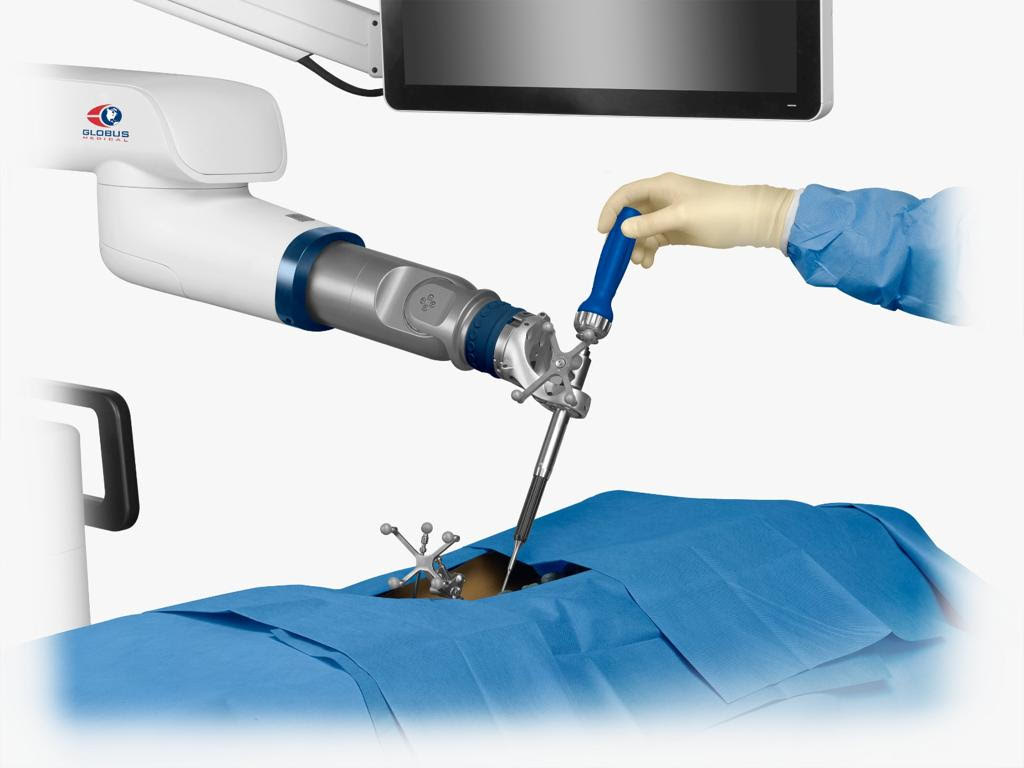
La chirurgia vertebrale si è dotata di un braccio destro infallibile al 98,9 % dei casi. Si tratta del sistema ExcelsiusGPS® della Globus Medical, installato con l’ultima delle configurazioni disponibili. Questo dispositivo ha fatto della Casa di Cura Sileno e Anna Rizzola di San Donà di Piave (VE) la prima struttura in Europa a permettere l’accesso navigato non solo posteriore ma anche laterale. Un braccio robotizzato navigato che assiste il neurochirurgo nel posizionamento delle viti nel peduncolo vertebrale. L’avanguardia risiede nella precisione dell’imaging che fornisce la conoscenza dell’anatomia di ogni paziente al millimetro. Non è soltanto un supporto tecnico, ma anche l’ultima novità dal mondo digital applicato al settore healthcare. Fino ad adesso sono circa 30 mila i pazienti già trattati a livello globale con questa tecnologia che permette di evitare quasi completamente le più frequenti forme di complicanze quali deficit motori, infezioni post operatorie, formazioni di fistole o ematomi. Le patologie che il robot permette di trattare con maggiori livelli di efficacia sono: listesi vertebrali, malattie degenerative come la scoliosi dell’adulto, il crollo vertebrale causato ad esempio dall’osteoporosi, lo sfaldamento del tessuto osseo determinato da alcuni tumori, infezioni vertebrali come le spondilodisciti e le osteomieliti, traumi di elevata gravità. Ne ha parlato a pinksociety.it il neurochirurgo Corrado Musso, responsabile dell’équipe di chirurgia spinale della Casa di cura Rizzola: “Il tipo di malattie a cui appartengono quelle degenerative della colonna vertebrale sono definite ‘complesse’. Ciò perché, da un lato, sono influenzate da numerose malattie non trasmissibili quali l’osteopenia, l’obesità, l’ipertensione, l’ipotiroidismo, la sarcopenia; all’altro, sono aggravate da fattori ambientali come l’inquinamento atmosferico, le diseguaglianze sanitarie, socio-econoniche e culturali. In questo quadro, il dispositivo robotico assume una doppia valenza: fornisce un supporto al medico durante l’intervento, ma soprattutto, ed è questo per me l’aspetto più prorompente, gli consente di concentrarsi sul lavoro dell’intera squadra. Identificare il trattamento più corretto per il paziente oggi dipende, più che mai, dalla qualità con cui il team lavora”.
Un valido aiuto, quindi, nella fase 3 del famoso “patient journey”. Uno spaccato di chirurgia vertebrale che lo stesso dr Musso ci aiuta a comprendere. “L’età che avanza, soprattutto per le donne, può pesare sulla schiena. – afferma – E non è raro che, superati i 50 anni e una volta entrate in menopausa, la colonna vertebrale ne risenta. Accade, secondo le stime, a una donna su tre: le vertebre iniziano a perdere stabilità e a scivolare l’una verso l’altra, provocando dolori molto spesso invalidanti. Se però viene presa in tempo la spondilolistesi, patologia della colonna caratterizzata dall’instabilità vertebrale, può essere trattata chirurgicamente con un impegno minimo per il paziente e tempi di guarigione molto rapidi. Quello che, però, è importante non dimenticare è l’analisi dei fatti coadiuvanti che interessano il paziente, o meglio la persona che il medico si trova davanti. Entrare in ascolto, interpretare i modi e lo stile di vita può permettere un trattamento più sostenibile per chi si affida alle nostre cure.
Il 30% delle donne che hanno superato i 50 anni presenta alterazioni biomeccaniche delle vertebre che, se trascurate, possono portare a situazioni invalidanti. Lo slittamento da un primo dolore lombare può arrivare a provocare una sciatica bilaterale, fino a colpire il midollo e portare quindi alla paralisi. Intervenire in tempi brevi può davvero essere illuminante ed evitare, in alcuni casi, la chirurgia e anche i tempi di ripresa sono rapidi. Considerare, poi, soprattutto dopo i 65 anni ma già da molto prima a fare ricorso alla medical fitness significherebbe contrastare moltissime patologie e, in alcuni casi, trattarle come avviene, ad esempio, per la patologia degenerativa spinale per migliorare la qualità di vita.” Tra tutte le patologie, si potrebbe prendere in considerazione l’osteoporosi cherappresenta, ormai, un problema di rilevanza sociale. L’allungamento della vita media al quale si è assistito negli ultimi decenni ha fatto aumentare molto il numero delle persone a rischio di osteoporosi, e quindi di frattura, con una tendenza che appare in crescita. L’International Osteoporosis Foundation (IOF) ha stimato che nell’Unione Europea circa 22 milioni di donne e 5,5 milioni di uomini abbiano l’osteoporosi, di cui il 14% in Italia per entrambi i sessi e stima che tenderà ad incrementare nei prossimi anni. Nelle persone anziane, bisogna tenere presente che tale aumento dipende non solo dalla minore robustezza dello scheletro legata all’invecchiamento, ma anche dall’invecchiamento in sé, in quanto fattore che implica un maggior rischio di cadute” – dichiara Musso. Se l’osteoporosi è grave, anche un piccolo trauma può essere sufficiente per causare una frattura. L’osteoporosi non dà sintomi fino alla comparsa di una frattura che può presentarsi con dolore. Le fratture rappresentano la complicanza più rilevante dell’osteoporosi e in alcuni casi possono arrivare a provocare un’invalidità permanente e aumentare anche il rischio di decesso. I pazienti che hanno subito una frattura di femore, per esempio, hanno un tasso di mortalità nell’anno successivo del 15-30%. Tutte le ossa colpite da osteoporosi possono rompersi, negli anziani, i punti più a rischio sono il femore e soprattutto le vertebre. E’ fondamentale identificare i soggetti a rischio di osteoporosi e di fratture, somministrare le terapie più appropriate e fare prevenzione. Bisogna tenere presente che aver subito una frattura è un importante fattore di rischio di una frattura successiva. “Chi ha già avuto una frattura osteoporotica, infatti, ha una probabilità quasi doppia di andare incontro a una nuova frattura rispetto a chi non si era mai fratturato prima. – continua il neurochirurgo della Casa di Cura Rizzola – Perciò, è importante sottoporsi ad una visita specialistica e iniziare una terapia farmacologica per prevenire ulteriori fratture successive. La prevenzione secondaria delle fratture da fragilità è spesso trascurata. Nonostante le Linee Guida e la Nota AIFA 79 raccomandino un adeguato trattamento farmacologico (bisfosfonati e supplementazione di calcio e vitamina D) per tutti i pazienti che abbiano subìto una frattura da fragilità,il 60 – 85% dei pazienti non lo riceve e solo il 50% segue le cure ad un anno dalla prescrizione. Per tentare di arginare questa spirale negativa è necessario migliorare la presa in carico del paziente, dalla diagnosi fino al follow up. E’ importante migliorare la comunicazione ed investire in prevenzione. Questo può fare la differenza e ascoltare il proprio corpo può permettere al neurochirurgo di ascoltare meglio il paziente. La persona al centro, un progetto di salute che si prenda cura della persona a 360 gradi e, in caso, il braccio robotico a destra”.

Avvocato, giornalista pubblicista e ufficio stampa, co-founder www.24live.it. Appassionata di cronaca giudiziaria e thriller, innamorata del mare e delle albe. Scrive di healthcare & wellness per Milano Finanza, milanofinanza.it, Avvenire. Studia il mondo digital e legge libri che ama annusare.
