Non solo Ottobre Pink: perchè portare attenzione, informare e sensibilizzare sul tema del cancro al seno è un lavoro da svolgere tutto l’anno!

Quando frequentavo l’Università venni ricoverata per accertamenti (soffrivo di febbri ricorrenti) nel reparto di Medicina Interna Donne al Policlinico Umberto I a Roma. Era una stanza a tre letti, io accanto alla porta, nel mezzo una centenaria poco loquace, poi una donna minuta sui sessant’anni, il viso dolce sempre rivolto alla finestra. Aspettava la figlia che però studiava alla Normale di Pisa e nemmeno sapeva che la mamma stava male. Di nuovo male, diceva. “È tornato.”
Lavinia – questo il suo nome, un nome da principessa dell’Antica Roma – spesso portava la mano ai capelli, un gesto inconsapevole di chi per una vita ha avuto i capelli lunghi e li ricacciava dietro l’orecchio. Ma i capelli di adesso erano corti, ispidi, spessi e ribelli. “I miei capelletti nuovi”, li chiamava. “Sono tornati diversi, più forti di prima”. Erano ricresciuti dopo aver terminato i cicli di chemio che avevano debellato il tumore al seno. “È tornato, ma l’ho sconfitto una volta. Ci riprovo”.
All’epoca – non fatemi confessare quanti anni sono passati! – l’autopalpazione non era una pratica nota o non era percepita come un passo importante nella gestione della propria salute. Eppure Lavinia se ne era accorta durante la doccia – “Ho sentito come una nocciolina” ed eccola di nuovo lì a ricominciare il girotondo di analisi e visite per portare un faldone aggiornato in Oncologia.
Anche a lei è dedicato questo speciale “non solo Ottobre Pink”.
LA STORIA DI OTTOBRE ROSA
Il Mese di sensibilizzazione sul cancro al seno è iniziato nel 1985 come partnership tra l’American Cancer Society e la divisione farmaceutica di Imperial Chemical Industries. Betty Ford ha contribuito a dare il via all’evento di una settimana, poiché era lei stessa una sopravvissuta al cancro al seno. Le fu diagnosticato quando suo marito, Gerald Ford, era presidente degli Stati Uniti e ha portato ancora più attenzione su questo argomento, contribuendo alla fama internazionale del Breast awareness month.
Il Pink ribbon, il nastrino rosa, diventato il segno che distingueva questa importante campagna e che oggi con orgoglio portiamo appuntato al petto, a manifestare interesse e partecipazione alla campagna di sensibilizzazione – e a volte anche una testimonianza o supporto per un’amica o una persona cara, fu lanciato nel 1992 da Estée Lauder. Ne distribuirono ben 1 milione e mezzo, inaugurando il nastro rosa come primo promemoria visivo del mese di sensibilizzazione sul cancro al seno. Negli Stati Uniti la NFL National Football League è diventata uno dei più grandi sostenitori del mese di sensibilizzazione sul cancro al seno e quasi tutti i giocatori, gli allenatori e gli arbitri indossano il nastro rosa ogni ottobre per mostrare il loro sostegno.
Anche noi di Pink Society vogliamo sottolineare l’importanza della sensibilizzazione e contribuire alla mission di Ottobre rosa (ma non solo di Ottobre!), creare consapevolezza attraverso l’informazione ed indagare con il nostro sguardo rosa lo stato attuale della ricerca.
IL TUMORE AL SENO
Il cancro al seno insorge nelle cellule di rivestimento (epitelio) dei dotti (85%) o dei lobuli (15%) nel tessuto ghiandolare del seno. Inizialmente, la crescita cancerosa è confinata al dotto o al lobulo (“in situ”) dove generalmente non provoca sintomi e ha un potenziale minimo di diffusione (metastasi).
Nel tempo, questi tumori “in situ” (“stadio 0”) possono progredire e invadere il tessuto mammario circostante (carcinoma mammario invasivo “stadio I, II, III”) per poi diffondersi ai linfonodi vicini (metastasi regionali) o ad altri organi del corpo (metastasi a distanza); in questo caso si parla anche di tumore “in fase avanzata” o di tumore “stadio IV”.
Il trattamento del cancro al seno può essere molto efficace, soprattutto quando la malattia viene identificata precocemente e spesso consiste in una combinazione di rimozione chirurgica, radioterapia e farmaci (terapia ormonale, chemioterapia e/o terapia biologica mirata) per trattare il cancro che si è diffuso dal tumore al seno attraverso il sangue, prevenendone la crescita e la diffusione e salvando vite umane.
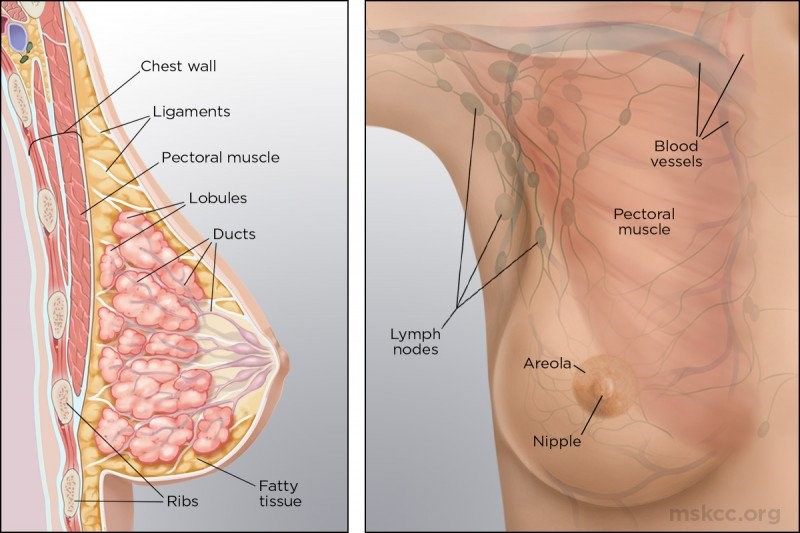
I SINTOMI
In fase iniziale il tumore al seno non provoca dolore, per questo motivo spesso non ci si accorge di una eventuale crescita estranea se non tramite autopalpazione. Bisogna sapersi osservare: eventuali cambiamenti nella forma e colore del capezzolo, o se esso comincia a perdere liquido, eventuali rigonfiamenti o anche cambiamenti del colore della pelle del seno sono tutti campanelli d’allarme da comunicare al proprio medico. Ma bisogna anche fare attenzione ai linfonodi ascellari: sono ingrossati? Indolenziti?
In stadi più avanzati o in cancro al seno metastatico, i sintomi cui fare attenzione sono:
• Debolezza e stato di affaticamento generale che perdurano a lungo
• Tosse secca e persistente
• Difficoltà a respirare e/o respiro corto
• Dolore al torace
• Dolore addominale, aumento di dimensioni dell’addome
• Dolore fisso e costante, in uno o più punti delle ossa
• Inappetenza
• Perdita di peso
• Nausea e vomito persistenti
• Ittero (ingiallimento della pelle e/o della sclera degli occhi)
• Mal di testa intenso
• Disturbi della vista (visione sfocata, visione doppia, perdita improvvisa della vista)
• Convulsioni
• Perdita dell’equilibrio
• Stato confusionale.
L’AUTOPALPAZIONE
Questa sorta di autoanalisi deve diventare parte della nostra routine a partire dai 20 anni di età, per creare consapevolezza del nostro stato di salute. Ma eseguirla una volta l’anno non ha senso, la ripetizione invece dà conto di eventuali cambiamenti. Ecco come fare, eseguendo questi step al 5° o 6° giorno del ciclo oppure subito dopo la sua cessazione:
1) allo specchio (mettiamoci davanti ad uno specchio che ci riprenda il torace)
– in piedi, braccia abbassate, osserviamo esternamente: cambiamenti di forma? Di colore? I capezzoli sono integri? Hanno perdite?
– in piedi, mani sui fianchi, leggermente incurvate in avanti, stessa analisi visiva di prima
– ora solleviamo le braccia, stessa analisi visiva di prima
2) in piedi, senza specchio (è una “analisi tattile”)
– mano sinistra dietro la nuca, con la destra dall’ascella al capezzolo con movimenti circolari
– mano destra dietro la nuca, con la sinistra dall’ascella al capezzolo con movimenti circolari
3) sdraiate sul letto
– cuscino sotto il lato sinistro, mano sinistra dietro la nuca, con la destra ripetiamo l’esplorazione dall’ascella al capezzolo con movimenti circolari
– dall’altro lato.
4) infine, stringiamo ciascun capezzolo per controllare se perde liquido.
I FATTORI DI RISCHIO
I fattori di rischio si dividono in non modificabili, quelli per cui non è possibile fare nulla, e modificabili, quelli su cui possiamo intervenire per diminuirli o azzerarli.
I fattori di rischio non modificabili sono:
– età: l’incidenza di questo tipo di tumore aumenta con l’avanzare dell’età, da estremamente rara prima dei 25 anni a 1 donna su 43 dai 26 a 49 anni, a 1 donna su 18 da 50 a 69 anni, a 1 donna su 22 dai 70 agli 84 anni.
– fattori legati alla riproduzione: menopausa tardiva e prima mestruazione precoce significano maggiore esposizione agli agenti ormonali estrogenici; non aver avuto figli, una prima gravidanza dopo i 30 anni e non aver allattato al seno sono altri fattori di rischio.
– familiarità: il 5% di questi tumori è legato a fattori ereditari
– BRCA+: le donne portatrici di mutazioni del gene BRCA-1 hanno rischio di ammalarsi nel corso della vita pari al 65% e quelle con mutazioni del gene BRCA-2 pari al 40%.
– precedenti neoplasie o lesioni benigne al tessuto mammario
– precedente radioterapia a livello del torace specie se prima dei 30 anni di età.
I fattori di rischio modificabili sono:
– fattori ormonali: donne che assumono terapia ormonale sostitutiva in menopausa, specialmente quella basata su estroprogestinici sintetici ad attività androgenica e donne che assumono contraccettivi orali hanno incrementato rischio di sviluppare carcinoma mammario.
– obesità: è probabilmente associata all’eccesso di tessuto adiposo che in post-menopausa sintetizza estrogeni circolanti
– sindrome metabolica: caratterizzata dalla presenza di almeno 3 tra: obesità addominale, alterato
metabolismo degli zuccheri, elevati livelli di colesterolo e/o di trigliceridi, ipertensione arteriosa. Alla base c’è sicuramente una predisposizione genetica, ma al suo sviluppo contribuiscono in modo significativo anche sedentarietà e diete ipercaloriche, due fattori su cui possiamo intervenire anche subito!
– dieta e stile di vita: una dieta ad alto apporto calorico, ricca di grassi e di zuccheri raffinati o con frequente consumo di carni rosse e di alcol, aumenta il rischio di sviluppare un tumore al seno. Al contrario la dieta mediterranea, e più in generale il consumo di 5 porzioni al giorno di frutta fresca e verdura e un buon apporto di fibre vegetali riduce il rischio. Anche il regolare esercizio fisico (30 minuti 3 volte a settimana) riduce il rischio di sviluppare un tumore al seno. Ora lo sappiamo. La consapevolezza e la conoscenza possono essere un’arma potente se messe a frutto!
LA DIAGNOSI PRECOCE
Per intervenire con le giuste terapie è bene aggredire il tumore negli stadi iniziali. L’autopalpazione è un’arma a nostra disposizione, ma rende contezza solo dei cambiamenti di cui possiamo accorgerci in autonomia. Sottoporsi a sceening mammografici con regolarità è invece importantissimo, perché la diagnosi precoce ha contribuito alla riduzione della mortalità per carcinoma mammario e alla riduzione anche del numero di mastectomie. Il miglioramento dei metodi di indagine impiegati per la diagnosi precoce del tumore al seno, ha fatto sì che oggi si possono rilevare tumori molto piccoli, che non sono apprezzabili alla palpazione o addirittura alterazioni che precedono la formazione del tumore.
Perciò se anche tu hai rimandato un appuntamento per un’ecografia al seno o per una mammografia a causa del lockdown, non rimandare più!
I DATI SULL’INCIDENZA DI MALATTIA
Nel mondo si registrano 1,6 milioni di nuovi casi ogni anno di tumore al seno, ossia: nel mondo una donna ogni pochi minuti riceve diagnosi di tumore al seno. Attualmente sono 2,3 milioni le pazienti di tumore al seno che vivono nel mondo.
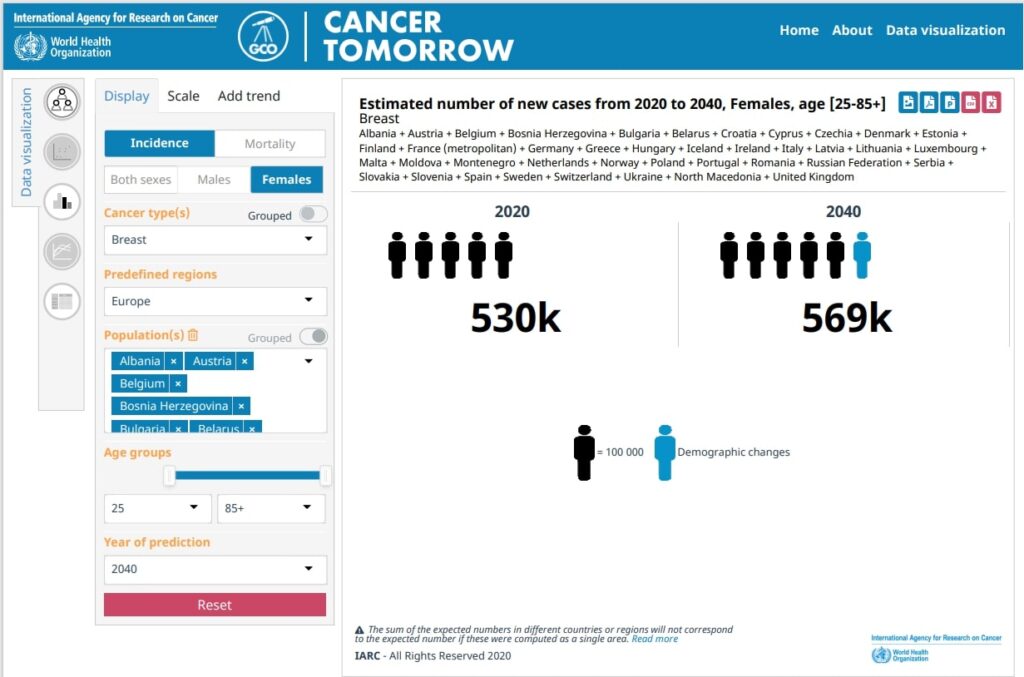
Ed è un problema che va aggravandosi: come evidenziato da GLOBOCAN[i], le previsioni dell’algoritmo dell’Agenzia Internazionale di Ricerca sul Cancro, una divisione dell’OMS, indicano che in Europa i casi passeranno da 530.000 oggi a 569.000 nel 2040.
LE TERAPIE
In un articolo pubblicato su The Lancet si legge che a seconda del sottotipo di tumore clinico, le opzioni terapeutiche di riferimento comprendono la terapia ormonale, le molecole anti-HER2 e la chemioterapia. Nel carcinoma mammario metastatico, gli obiettivi della terapia sono il prolungamento della sopravvivenza e il mantenimento della qualità della vita. I progressi nelle terapie endocrine e nelle combinazioni di trattamenti, nonché nelle terapie anti-HER2 e la promessa di nuove terapie mirate rendono la prospettiva del controllo della malattia a lungo termine nel carcinoma mammario metastatico una realtà sempre più vicina.[ii]
Per aiutarci a redigere questa parte di “non solo Ottobre Pink” abbiamo posto alcune domande alla Dottoressa Stefania Gori, Direttore dell’Unità Operativa Complessa di Oncologia Medica presso l’IRCCS Ospedale Sacro Cuore-Don Calabria a Negrar di Valpolicella (VR) e Presidente della Rete Oncologica Paziente Italia.
Dottoressa Gori, ci inquadra il tumore al seno? Quante donne colpisce in Italia?
“Il tumore alla mammella è il tumore più frequentemente diagnosticato nelle donne in Italia. I dati stimati al 2020 (non abbiamo ancora i dati aggiornati al 2021 a causa del Covid) indicano circa 55.000 nuovi casi l’anno.
Il carcinoma della mammella è vero che rappresenta la causa più frequente di morte per tumore nella donna, ma dobbiamo anche parlare dei dati aggiornati invece per quanto riguarda la sopravvivenza a 5 anni delle donne che hanno avuto una diagnosi di carcinoma della mammella: è notevolmente aumentata, rispetto ai dati precedenti e si parla adesso di una sopravvivenza a 5 anni del 97%. Sono dati ottimi, in linea con quanto il SSN sta portando avanti in termini di prevenzione, di diagnosi precoce e di screening della popolazione femminile, dati in linea anche con i progressi che sono stati fatti in campo terapeutico.
Grazie ai progressi fatti in ambito diagnostico e in ambito terapeutico e grazie a queste sopravvivenze così alte a cinque anni dalla diagnosi, oggi in Italia vivono circa 850.000 donne con una pregressa diagnosi di tumore.”
Per quanto riguarda invece il carcinoma della mammella metastatico?
“I dati che abbiamo sono riferiti ad uno studio che avevamo condotto pochi anni fa insieme ad alcuni esponenti di AIRTUM (Associazione italiana registri tumori), pubblicato nel 2018[iii], che stimava un numero di donne vive in Italia con carcinoma della mammella metastatico pari a circa 37.000. Queste donne sono rappresentate soprattutto da donne che hanno una diagnosi di carcinoma della mammella con recettori ormonali per gli estrogeni e progesterone positivi e invece una negatività del recettore HER2 (HR+/HER2-). HER2 è un recettore che identifica le patologie mammarie particolarmente aggressive; la negatività di HER2 e la positività dei recettori per gli estrogeni e progesterone o solo del progesterone, identifica la maggior parte delle donne con carcinoma mammario metastatico oggi vive. Circa il 70% di queste donne con carcinoma mammario metastatico hanno infatti queste caratteristiche e la maggior parte di queste donne nel momento in cui ha una diagnosi di carcinoma mammario metastatico viene trattata con ormonoterapia, quindi con farmaci che, assunti per bocca, determinano una riduzione notevolissima dei livelli degli estrogeni circolanti e quindi determinano un controllo sulla liberazione delle cellule tumorali. A questi farmaci ormonali viene oggi aggiunta un’altra classe di farmaci che sono gli inibitori delle cicline, anche questi somministrati per via orale. Grazie a questa combinazione possiamo ottenere lunghissimi tempi di sopravvivenza libera da progressione di malattia, in mediana siamo arrivati ad avere una sopravvivenza di breve malattia intorno ai due anni.
Poi abbiamo un altro gruppo di donne con carcinoma della mammella metastatico che hanno la positività al recettore HER2 che conferisce una particolare aggressività alla malattia, ma è grazie alla disponibilità di farmaci che oggi abbiamo, soprattutto gli anticorpi monoclonali, pertuzumab e trastuzumab, che vengono associati alla chemioterapia in prima linea, quindi appena abbiamo la diagnosi di carcinoma della mammella metastatico, noi possiamo avere delle lunghissime sopravvivenze. L’aggiornamento dei dati dello studio Cleopatra (CLinical Evaluation Of Pertuzumab and TRAstuzumab[iv] n.d.R.) ci mostra che abbiamo il 37% di queste donne ancora vive ad otto anni dalla diagnosi di carcinoma della mammella metastatico, tant’è vero che cominciamo a parlare anche di una frazione di lungo sopravviventi tra le donne con carcinoma della mammella metastatico.
Inoltre sempre in questo gruppo di donne con carcinoma della mammella metastatico HER2+, indipendentemente dai recettori ormonali sia positivi sia negativi, possiamo avere molti altri farmaci oggi disponibili, perché se queste donne vanno in progressione alla terapia che abbiamo impostato all’inizio, la cosiddetta terapia di prima linea, possiamo oggi avere a nostra disposizione non solo il TDM-1 ma anche altri farmaci come il trastuzumab deruxtecan che dà risultati ancora migliori rispetto al TDM-1 quando utilizzato in seconda linea (a seguito dei dati innovativi dello studio DESTINY-Breast03[v] presentati a ESMO 2021, le Linee guida ESMO per la pratica clinica identificano trastuzumab deruxtecan, laddove il farmaco è disponibile, come nuovo standard nel trattamento di seconda linea del carcinoma mammario metastatico HER2+[vi], n.d.R.).
Abbiamo anche altri farmaci utilizzabili sempre in questo sottogruppo di pazienti, a parte quelli rimborsati già da AIFA, abbiamo anche altri farmaci tipo il tucatinib che è un farmaco utilizzabile per via orale e che è disponibile nell’ambito dell’early access.
Poi abbiamo il terzo gruppo: sono le pazienti che hanno un carcinoma mammario metastatico triplo negativo cioè che ha una negatività sia per i recettori degli estrogeni e del progesterone che per HER2. Sono tumori difficili da curare, ma che oggi nel caso in cui abbiano un particolare target chiamato PDL 1 positivo, possono essere trattate con immunoterapia e chemioterapia associate e anche in questo caso possiamo avere risultati che erano impensabili fino ad alcuni anni fa.
Inoltre oggi nelle nostre pazienti HER2- dobbiamo valutare se è presente mutazione dei geni BRCA-1 e BRCA-2 perché se abbiamo un tumore HER2- quindi o triplo negativo oppure recettori ormonali positivi ed HER2- noi possiamo avere a nostra disposizione anche altri farmaci cosiddetti inibitori di Parp che sono utilizzati per via orale e che possono avere una utilità in queste pazienti.”
Dottoressa Gori, lei incontra tantissime pazienti, quali sono a suo avviso i loro bisogni non soddisfatti?
“Uno dei bisogni non soddisfatti delle pazienti HER2- è questo: qual è la terapia migliore da somministrare alle donne nel momento in cui vanno in progressione e quindi c’è un peggioramento della loro malattia, dopo che sono state trattate per tanto tempo con ormonoterapia associata agli inibitori delle cicline? Questo bisogno ancora non corrisposto denota la necessità di condurre studi clinici appropriati in questo setting di pazienti metastatiche, perché sono tante e perché potrebbero ottenere dei benefici in termini di sopravvivenza enormi.
Un altro bisogno in parte non soddisfatto è la necessità che i sottogruppi di donne con carcinoma della mammella HER2- vengano sempre valutati per lo stato mutazionale dei geni BRCA-1 e BRCA-2 perché ciò serve a scopo terapeutico in questa fase di malattia.
Tra i bisogni parzialmente corrisposti vi è anche la necessità di una gestione condivisa delle tossicità di questi farmaci, soprattutto per le terapie orali, tra oncologo e medico di medicina generale. Proprio per questo motivo nelle prossime settimane insieme alla SIMG Società Italiana di Medicina Generale affronterò questa problematica insieme ai colleghi nell’ambito di una sessione speciale, proprio per cercare di cominciare questo discorso di condivisione delle gestioni delle tossicità partendo dall’illustrazione di quali sono, in modo che i medici di medicina generale abbiamo chiaro e possano essere formati e quindi condividere con gli oncologi le gestioni di queste problematiche.
Un altro argomento che stiamo affrontando con attenzione particolare riguarda le donne che hanno una diagnosi di malattia metastatica e presenza di metastasi ossee, che è una delle sedi più frequenti di metastatizzazione, soprattutto per quanto riguarda le donne con recettori ormonali positivi ed HER2-; in questo caso stiamo lavorando perché sia sempre di più consapevole la donna della necessità che nel momento in cui viene fatta questa diagnosi venga impostato una terapia adeguata con farmaci che riducano la comparsa di complicanze derivanti dalla presenza di queste metastasi ossee, in modo che sia sempre migliore la gestione delle donne con carcinoma della mammella metastatico.”
Ringraziamo la Dottoressa Stefania Gori, ricordando che la Rete Oncologica Pazienti Italia ha tra i suoi obiettivi quello di fornire delle informazioni certificate; per questo motivo sul sito web www.reteoncologicaropi.it si trovano alcuni quaderni informativi, anche per il carcinoma mammario metastatico in senso generale e per forme particolari di questa patologia, in modo da cominciare a dare informazioni più precise alle donne in base al tipo di tumore che devono affrontare. Questi quaderni sono preziosi, perché si rivolgono alle pazienti ed ai loro caregiver e tentano di rispondere davvero a tutte le domande che si vorrebbero porre all’oncologo.
Certo, venticinque anni fa – sì è questo il numero di anni trascorsi! – non avrei e non avremmo immaginato che la ricerca avrebbe percorso così tanti passi avanti, passi da gigante che ci portano verso un futuro di cura e di qualità di vita prima impensabili. Non ci resta che fare la nostra parte, con sane abitudini e stili di vita, con più consapevolezza della nostra salute e del fatto che siamo in buone mani: clinici e ricercatori sono qui, studiano, si perfezionano, non si fermano mai.
…
Lavinia non feci in tempo a salutarla, quando lasciai il Policlinico. L’ho sempre immaginata trasferita a Pisa a prendersi cura dei nipoti che nel frattempo la figlia le avrà dato, a guardare fuori dalla finestra portando le mani ad aggiustarsi una ciocca di quei capelli ispidi e ribelli e ormai bianchi.
Il mio Pink ribbon oggi è anche per lei.

[i] https://gco.iarc.fr
[ii] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(16)31891-8/fulltext
[iii] https://pubmed.ncbi.nlm.nih.gov/29714648/
[iv] https://clinicaltrials.gov/ct2/show/NCT00567190
[v] https://clinicaltrials.gov/ct2/show/NCT03529110
[vi] https://www.annalsofoncology.org/article/S0923-7534(21)04498-7/fulltext

Direttore di Pink Society
Direttore scientifico di Pianeta Salute 2.0 trasmissione TV, biologa, giornalista pubblicista, avida lettrice, amante del cinema e delle maratone TV, ha l’animo della viaggiatrice e spera di poter tornare a farlo presto in serenità ♥
